Lipödem-Syndrom
Das Lipödem-Syndrom ist eine Erkrankung des Unterhautfettgewebes. Die genauen Ursachen sind Gegenstand der aktuellen Forschung.
Ursache
Wenn Sie über längere Zeit zu viel essen und sich zu wenig bewegen, steigt einerseits das Körpergewicht, andererseits werden auch die Fettzellen grösser. In der Folge wird das Fettgewebe nur ungenügend mit Sauerstoff versorgt. Dadurch werden Zellen angelockt, die eine Entzündung auslösen.
Eine Steigerung der Energie-Aufnahme sowie Bewegungsmangel setzen im Fettgewebe verschiedene Prozesse in Gang. Am besten lässt sich das anhand des folgenden Bildes erklären:
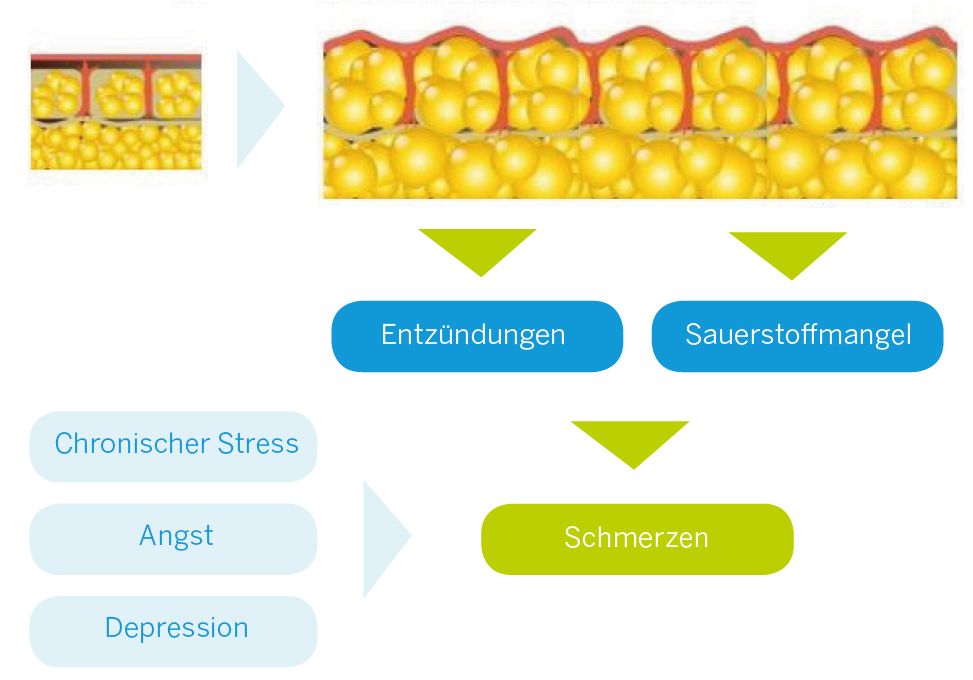
Durch die Vermehrung der Fettzellen kommt es im Gewebe zu entzündlichen Reaktionen, die Schmerzen verursachen. Zudem verschlechtert sich die Sauerstoffzufuhr, weil Blutgefässe sich langsamer bilden als Fettzellen. Das führt zu einer Unterversorgung, die Schmerzen begünstigt.
Zusätzlich werden Betroffene durch die Chronifizierung der Schmerzen belastet. Chronische Schmerzen, egal welcher Art, beeinflussen das Empfinden nachhaltig. Ein bewusster Umgang mit Schmerzen kann trainiert werden, und es ist ratsam, sich frühzeitig beraten zu lassen.
Akute Schmerzen haben die Funktion eines Warnsignals. Bei chronischen Schmerzen geht diese Funktion verloren. Obwohl keine Gewebeschädigung vorliegt, schickt das System permanent Signale, als ob dies der Fall wäre, und die Betroffenen verspüren ständig Schmerzen. Durch Faktoren wie Stress, Angst oder Depressionen verändert sich zudem die Schmerzwahrnehmung. Bei der Chronifizierung von Schmerzen könnte die Sensibilisierung des zentralen Nervensystems eine Rolle spielen.
Chronischer Stress, Angst oder Depressionen verstärken den Schmerz auch über die Entzündungsmediatoren, was wiederum starken mentalen Stress verursacht. Somit ist klar, dass im Behandlungskonzept auch die psychische Gesundheit eine wichtige Rolle spielen muss. Der Umgang mit chronischen Schmerzen will geübt sein.
Häufigkeit
Die Erkrankung tritt in erster Linie bei Frauen auf. Es wird ein hormoneller Einfluss vermutet, da der Krankheitsbeginn in Zeiten von hormonellen Umstellungen wie Pubertät, Schwangerschaften oder Menopause zu fallen scheint. Ausserdem kann eine Zunahme des Körpergewichts die Beschwerden auslösen oder verstärken.
Bei Männern kann das Lipödem-Syndrom auftreten, wenn etwa eine Lebererkrankung oder eine hormonelle Störung vorliegt (z. B. Testosteronmangel) oder eine hormonelle Behandlung vorgenommen wird (z. B. beim Prostatakarzinom).
Gelegentlich beobachtet man eine familiäre Häufung. Eltern und Geschwister von Betroffenen weisen in 30–60% der Fälle ähnliche Symptome auf. Genaue Zahlen zur Häufigkeit fehlen allerdings noch. Oft besteht zusätzlich eine Neigung zu Übergewicht.
Erscheinungsbild
Bei den Betroffenen kommt es zu einer überproportionalen Vermehrung des Unterhautfettgewebes vor allem an den Beinen, manchmal auch an den Armen. Da der Rumpf davon nicht betroffen ist, zeigt sich eine sogenannte Disproportionalität zwischen Ober- und Unterkörper. Auch die Füsse sind nicht betroffen (siehe auch «Typen des Lipödem-Syndroms»).
Symptome und Beschwerden
Typisch für das Lipödem-Syndrom sind spontan auftretende Schmerzen und/oder eine starke Berührungsempfindlichkeit der betroffenen Körperregion sowie eine ausgeprägte Neigung zu Hämatomen (Blutergüssen) nach einem Bagatelltrauma (z.B. einem leichten Stoss). Das bedeutet, es treten sehr schnell und wiederholt Blutergüsse auf, da die kleinen Blutgefässe im Gewebe sehr verletzlich sind. Diese Beschwerden zeigen sich schon im Stadium 1.
Die häufigsten Beschwerden sind Schmerzen an den Beinen (spontan oder bei Berührung), eine Neigung zu Blutergüssen und eine unregelmässige Gewebestruktur. Dabei müssen nicht alle Symptome gleich stark ausgeprägt sein.
Lipödem-Patienten/-innen leiden häufig auch psychisch. Es ist nicht leicht, sich mit dem Erscheinungsbild auseinanderzusetzen. Die chronischen Schmerzen können zusätzlich eine starke Belastung darstellen. Diese dumpfen, drückenden Beschwerden nehmen meistens im Laufe des Tages zu und werden durch langes Sitzen oder Stehen intensiviert.
Der Krankheitsverlauf kann durch eine strikte Gewichtskontrolle beeinflusst werden. In der Regel braucht es dafür eine professionelle Betreuung z.B. im Rahmen einer Ernährungsberatung.
Die Stadien des Lipödem-Syndroms
Der Schweregrad der Beschwerden hängt nicht zwingend mit dem Stadium der Erkrankung zusammen. Wir sehen in der Sprechstunde resp. der Therapie Patienten/-innen im Stadium 1, die sehr starke Schmerzen haben. Umgekehrt gibt es auch Patienten/-innen im Stadium 3, die kaum unter Schmerzen leiden.
Die Entwicklung des Lipödem-Syndroms wird in drei Stadien unterteilt:
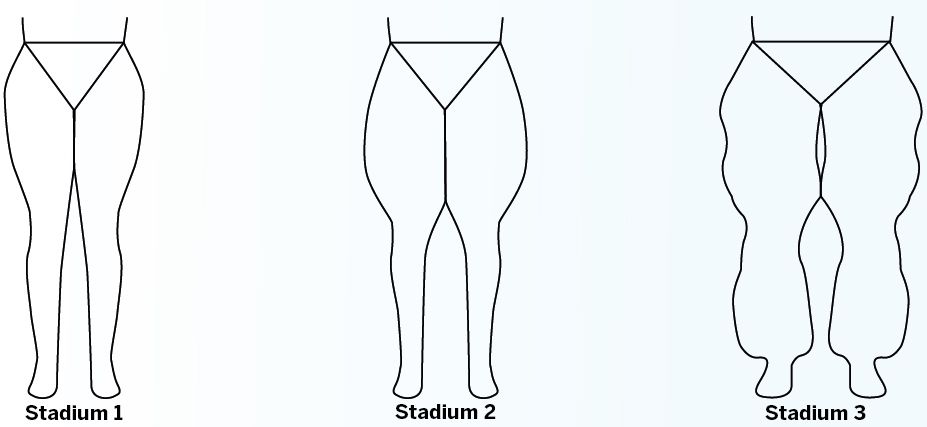
Stadium 1: glatte Haut, feinknotiges, weiches Unterhautfettgewebe, leicht verdickt
Stadium 2: unebene Hautstruktur, Unterhautfettgewebe mittelknotig verdickt
Stadium 3: grobe Hautfalten, grobknotiges Unterhautfettgewebe, deformierte Beinkontur und Fettwülste
Typen des Lipödem-Syndroms
Je nach Lokalisation des Lipödem-Syndroms werden mehrere Typen unterschieden:
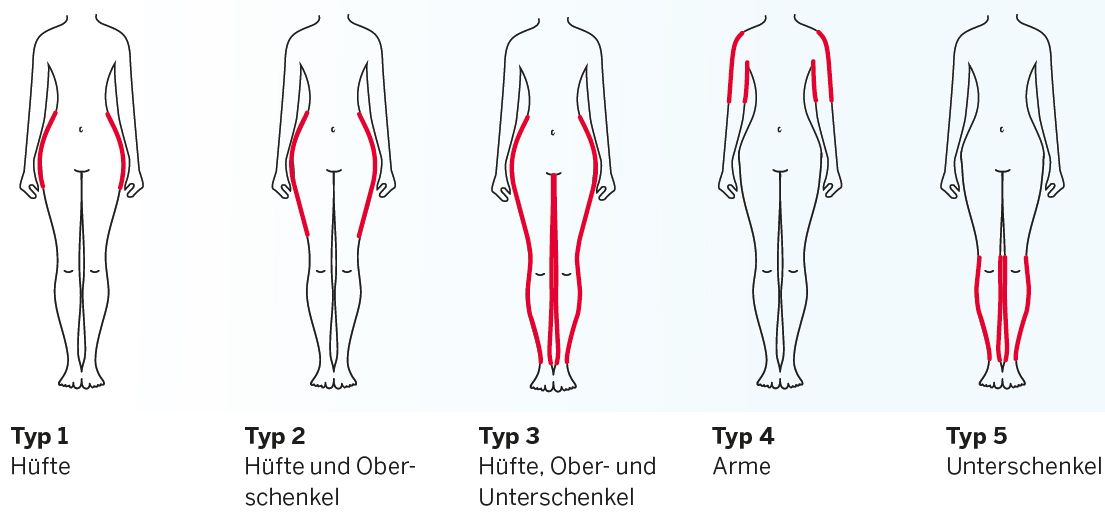
Es können verschiedene Körperregionen in unterschiedlicher Ausprägung betroffen sein.
Der Krankheitsverlauf ist individuell und hängt von vielen Faktoren ab. Früher wurde angenommen, dass er kontinuierlich fortschreitet, heute wissen wir, dass das nicht stimmt.
Zwischen dem Lipödem-Syndrom und einer Gewichtszunahme sowie Übergewicht gibt es einen Zusammenhang: Beide verstärken die Beschwerden. Für die Betroffenen sind daher ein stabiles Gewicht und moderate, regelmässige körperliche Bewegung wichtig.
Komplizierend kann es bei starkem Übergewicht zusätzlich zu einem Lymphödem kommen. Dabei entsteht im betroffenen Bereich (z. B. im Bein)
eine Schwellung, weil die Lymphe nicht mehr abtransportiert wird. Ein Lymphödem ist progredient, weist also einen zunehmend schweren Verlauf auf, und das Gewebe verhärtet sich. Später wird die lokale Immunabwehr geschwächt, wodurch die Entzündungsgefahr steigt.
Es stellen sich dann drei Probleme: Lipödem-Syndrom, Adipositas und Lymphödem. Alle drei Erkrankungen müssen behandelt werden.
Nur weil Sie vom Lipödem-Syndrom betroffen sind, bekommen Sie kein Lymphödem. In dem Sinne gibt es die Diagnose Lipo-Lymphödem nicht mehr.
Übergewicht kann allerdings die Ursache für ein Lymphödem sein. Wenn dies der Fall ist, muss nicht nur das Lymphödem behandelt, sondern auch das Gewicht reduziert werden.
Das Behandlungskonzept am KSW
Beurteilung der Beschwerden und Behandlungsplanung
Bevor eine Behandlung eingeleitet werden kann, braucht es eine ärztliche Untersuchung. Im Zentrum stehen dabei die Fragen «Was stört Sie am meisten?» und «Was ist aus Ihrer Sicht das Ziel der Behandlung?». Wir orientieren uns am Modell der WHO, das alle Aspekte der Gesundheit beinhaltet. Es geht also nicht nur um die körperlichen Symptome, sondern auch um Ihre Aktivitäten und die Teilhabe an der Gesellschaft. Selbstverständlich spielen auch Umwelt- und persönliche Faktoren eine wichtige Rolle.
Wenn Sie über die Krankheit berichten, stehen vielleicht die Schmerzen im Vordergrund. Aber dass Sie keine passenden Kleider finden, sich nicht in Badebekleidung zeigen möchten, manchmal deswegen traurig sind oder bei der Arbeit durch den Mangel an Kondition eingeschränkt werden, sind ebenfalls wichtige Aspekte, die einer Verbesserung im Wege stehen und bei der Behandlung berücksichtigt werden müssen.
Es werden verschiedene Untersuchungen vorgenommen, unter anderem eine Bestimmung des Volumens der Beine. Das Körpergewicht wird gemessen und das Verhältnis des Bauchumfangs zur Körpergrösse bestimmt. Wir erfassen die Intensität Ihrer Schmerzen, Ihr Aktivitätsniveau, die Müdigkeit wie auch die Lebensqualität und das Stressniveau. Auch das Thema (Über-)Gewicht wird mit Ihnen besprochen.
Die Aufklärung über die Ursachen der Schmerzen sowie Erläuterungen zum Einfluss der Behandlung darauf (wie Sie sie auch in dieser Broschüre finden) runden den Besuch der ärztlichen Sprechstunde ab.
Das Therapieangebot
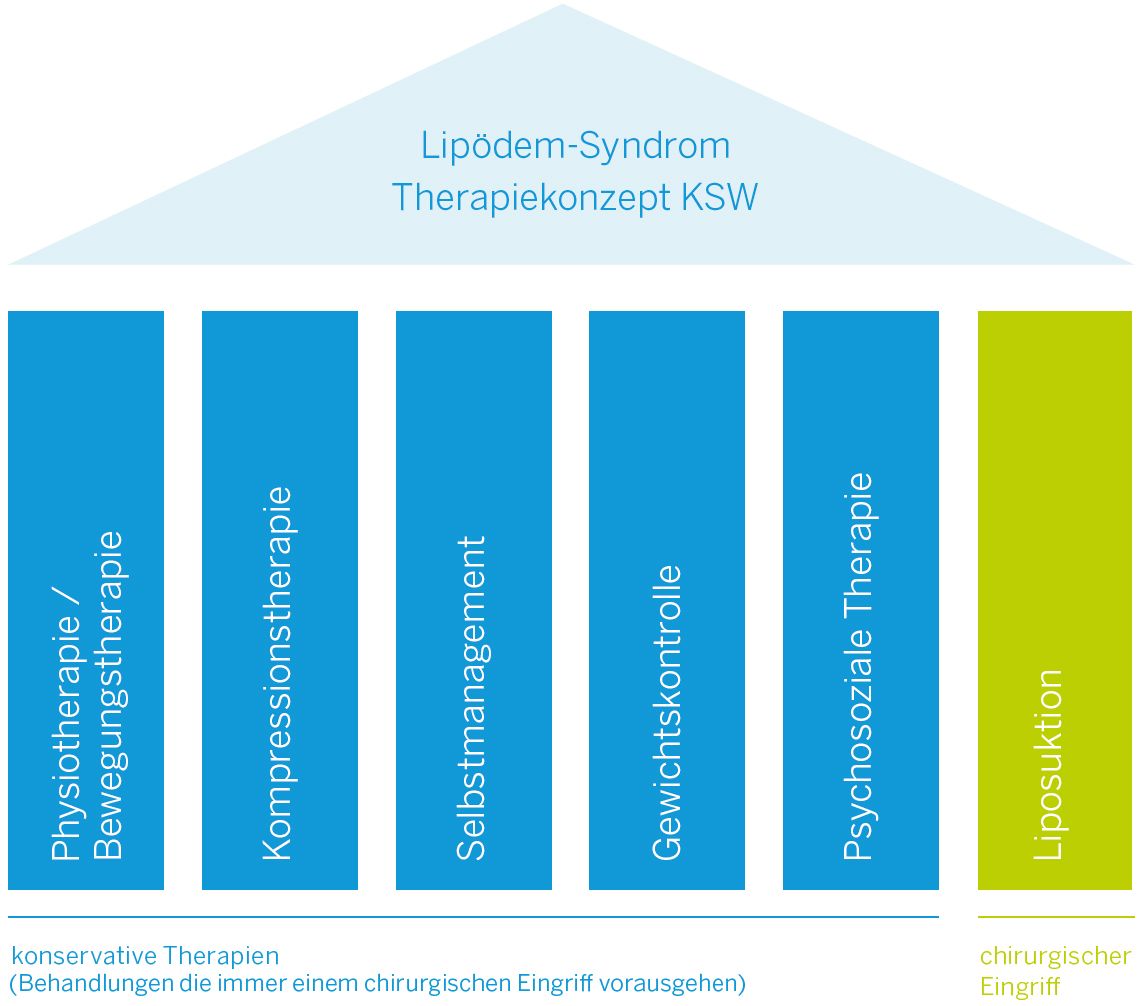
Konservative Therapie
Physiotherapeutische Behandlung
Für die konservative Behandlung werden Sie an die Physiotherapie überwiesen. Die Anmeldung erfolgt über eine ärztliche Verordnung für Physiotherapie. Dies ist die Voraussetzung dafür, dass die Behandlungskosten von der Krankenversicherung übernommen werden.
Der Physiotherapeut resp. die Physiotherapeutin wird beim ersten Termin (Info-Sitzung) mit Ihnen das Behandlungsziel besprechen und entsprechend Ihren individuellen Bedürfnissen einen Behandlungsplan aufstellen. Die Therapieplanung richtet sich nach dem Behandlungskonzept von Földi. Den Anfang macht eine Intensivphase mit physiotherapeutischen Behandlungen, darauf folgt eine Erhaltungsphase, in der Sie keine Therapietermine haben und für die notwendigen Massnahmen selbst zuständig sind.
Lymphologische Physiotherapie
Intensivphase
Bei starken Schmerzen kann zu Beginn die manuelle Lymphdrainage sinnvoll sein. Die weichen Fibrosegriffe wirken schmerzlindernd, so dass die auf jeden Fall notwendige dauerhafte Kompression überhaupt möglich wird. Die manuelle Lymphdrainage ist jedoch nicht grundsätzlich Teil der Behandlung des Lipödem-Syndroms.
Die wichtigste Massnahme ist die Kompressionstherapie. Die Kompression wird in der Regel zuerst durch Kompressionsverbände erzielt. Wir verwenden dazu modernste Materialien. Diese gewähren grösstmögliche Bewegungsfreiheit und erhalten den Druck über einen längeren Zeitraum aufrecht, so dass die Anzahl der Behandlungen von einmal täglich auf dreimal pro Woche reduziert werden kann. Während der Intensivphase tragen Sie diese Bandagen ständig; sie werden alle zwei Tage erneuert. Zuletzt werden die zu behandelnden Körperteile professionell ausgemessen, danach erfolgt die Anpassung von massgefertigten Kompressionsstrümpfen durch einen/eine Orthopädietechniker/-in.
Erhaltungsphase (selbständig)
Während der Erhaltungsphase tragen Sie die Kompressionsstrümpfe und nehmen an einem Trainingsprogramm teil. In Ausnahmefällen kann die Therapie um einzelne Sitzungen ergänzt werden, bei denen Sie mit manueller Lymphdrainage behandelt werden.
Das konsequente Tragen der Kompressionsstrümpfe ist neben regelmässiger körperlicher Bewegung und der Stabilisierung des Körpergewichts ein Grundpfeiler der konservativen Behandlung.
Intermittierende pneumatische Kompression (IPK)
Eine weitere Möglichkeit der konservativen Behandlung zur Linderung der Beschwerden ist die sogenannte intermittierende pneumatische Kompression (IPK). Dabei wird eine Manschette um die betroffene Extremität – meist das Bein – gelegt und mit Luft aufgepumpt, was als sehr angenehm empfunden wird. Der Effekt kommt jenem der lymphologischen Kompressionsbehandlung nahe, die IPK ersetzt sie jedoch keinesfalls. Die IPK sollte nur beim Lipödem-Syndrom und nach Rücksprache mit der Ärztin resp. dem Arzt sowie nach ausführlicher Instruktion zum Zuge kommen.
Medikamentöse Behandlung
Eine medikamentöse Behandlung ist keine Option. Entwässerungstabletten sind keine Lösung, da sie dem Körper nur Wasser entziehen, nicht aber die Fettzellen abbauen können. Deshalb gibt es keine medikamentöse Behandlung, welche die für die korrekte Behandlung des Lipödem-Syndroms notwendige Kompressionstherapie ersetzen kann.
Bewegung und Training
Im Rahmen des Trainings unter Anleitung eines/einer Physiotherapeuten/-in erfahren Sie, wie Sie Ihre physische Kapazität optimieren können. Dabei sind sowohl Muskelkraft als auch Ausdauer wichtig. Durch die Muskelaktivität reduzieren Sie die entzündlichen Prozesse im Gewebe. In dieser Zeit sollten Sie eine Beschäftigung finden, die mit körperlicher Bewegung einhergeht und Ihnen gefällt (Nordic Walking, Aquafit, Wandern, Medizinische Trainingstherapie MTT o.ä.). Damit fahren Sie nach Abschluss des begleiteten Trainingsprogramms selbständig weiter.
Psychosoziale Therapie
Sie haben die Möglichkeit, mit einer Fachperson über die Auswirkungen der Krankheit zu sprechen. Dazu erhalten Sie eine Überweisung in die ärztliche Sprechstunde.
Gewichtsmanagement
Viele Versuche, in Eigenregie das Gewicht zu reduzieren – meist durch Diäten –, bleiben wegen des Jo-Jo-Effekts erfolglos. Deshalb empfehlen wir Ihnen, auch dabei professionelle Begleitung in Anspruch zu nehmen. Eine Überweisung zur Ernährungsberatung erhalten Sie in der ärztlichen Sprechstunde.
Chirurgische Therapie
Wenn die Beschwerden trotz konservativer Massnahmen weiterbestehen, kann eine operative Behandlung in Form einer Liposuktion (Fettabsaugung) in Erwägung gezogen werden.
Die Liposuktion zur Behandlung eines Lipödem-Syndroms unterscheidet sich grundlegend von einer Fettabsaugung aus ästhetischen Gründen. Da oftmals sehr grosse Mengen Fettgewebe an Beinen und Armen entfernt werden müssen, steht die Patientensicherheit an erster Stelle. Es sollten modernste Liposuktionstechniken angewendet werden, und nach dem Eingriff sollten die Patienten/-innen stationär überwacht werden. Bei Lipödem-Syndrom-Betroffenen sollte die Liposuktion möglichst gewebeschonend vorgenommen werden.
Beim wasserstrahlassistierten Liposuktionsverfahren werden die Fettzellen quasi herausgespült und wichtige Strukturen wie Gefässe oder Lymphbahnen geschont. Somit können auch sogenannte Hochvolumen-Liposuktionen, bei denen mehr als 4000 ml Fettgewebe entfernt werden, sicher durchgeführt werden, zudem erfolgt die postoperative Erholung rascher. Trotzdem sind in den meisten Fällen mehrere Operationen notwendig, um alle betroffenen Körperregionen ausreichend zu behandeln. Umso wichtiger ist es, einen individuellen Behandlungsplan zu erstellen und die Patienten/-innen engmaschig zu betreuen. Solche Eingriffe sollten von erfahrenen Fachärztinnen und Fachärzten für Plastische, Rekonstruktive und Ästhetische Chirurgie vorgenommen werden. Unter diesen optimalen Bedingungen liegt die Komplikationsrate bei ein bis zwei Prozent.
Obwohl die meisten Lipödem-Syndrom-Betroffenen in Bezug auf Schmerzen und Verbesserung der Körpersilhouette von einer Liposuktion profitieren, hängt der Erfolg der Operation letztlich von der Disziplin der Patienten/-innen ab. So ist häufig das Tragen der Kompressionswäsche auch nach der Operation notwendig, und sportliche Betätigung sowie gesunde Ernährung sind lebenslang unabdingbar. Ob Lipödem-Syndrom-Betroffene von der Operation profitieren würden, wird am interdisziplinären Lipödem-Syndrom-Board individuell besprochen. Erst danach wird bei der Krankenkasse ein Gesuch um Kostengutsprache gestellt.
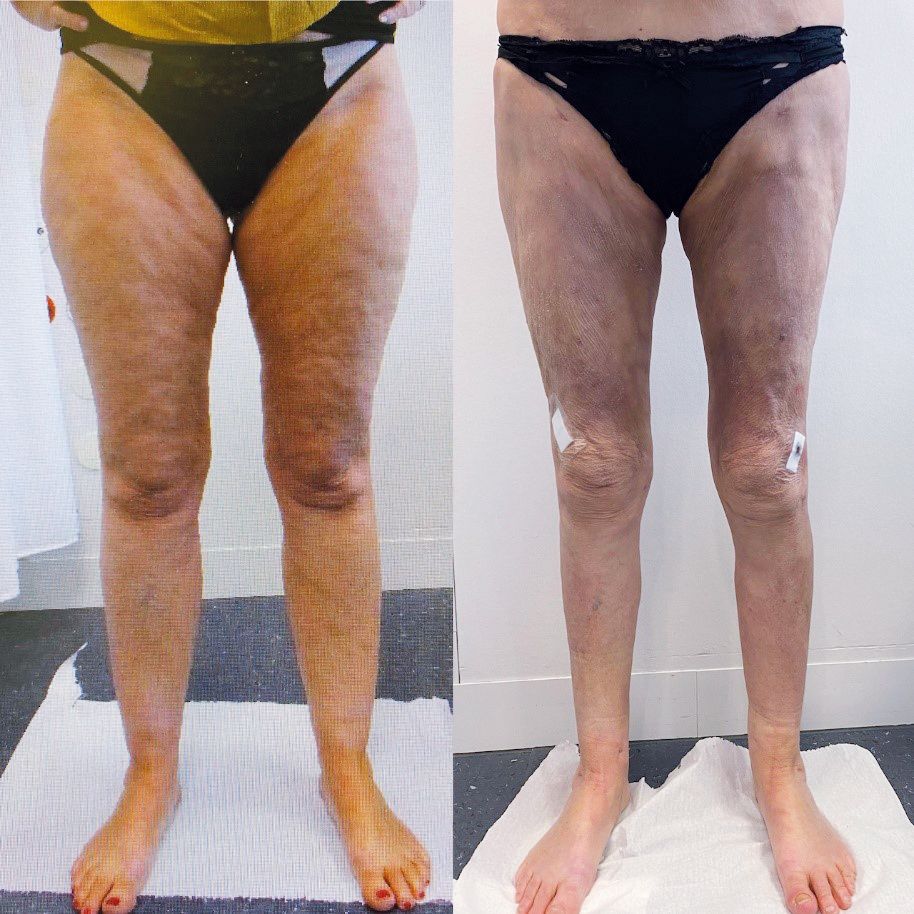
Vor- und nach einer Liposuktion (Fettabsaugung)
Vorbeugen, Prävention
Selbstmanagement – Was Sie selbst tun können
Ihr persönliches Verhalten ist entscheidend für den Erfolg der Therapie. Daher sollten Sie die therapeutischen Anweisungen konsequent befolgen.
- Tragen der Kompressionsstrümpfe
Tragen Sie weiterhin die Kompressionswäsche. Im Idealfall haben Sie sich bald an den Druck gewöhnt und fühlen sich mit der Kompression besser als ohne. - Regelmässige Bewegung und Training
Regelmässige Bewegung (drei- oder viermal pro Woche) hilft Ihnen, das Gewicht zu stabilisieren und die Muskeln zu kräftigen. - Körpergewicht stabil halten (evtl. abnehmen)
Dieses Thema begleitet die meisten Patienten/-innen über längere Zeit; nehmen Sie die angebotene Unterstützung in Anspruch. - Konstanz und Ausdauer
Bleiben Sie über lange Zeit dabei, damit die Beschwerden nicht wieder zunehmen.
Mehr Informationen zum Spitalaufenthalt im KSW
Steht bei Ihnen eine Behandlung an? Oder möchten Sie einen Ihnen nahestehenden Menschen besuchen? Wir setzen alles daran, dass Sie sich am KSW wohlfühlen.




