Hüftarthrose / Hüftgelenkersatz
Dies führt zu weiteren Schäden am Gelenk und verursacht Schmerzen, die insbesondere bei längerem Gehen oder morgens nach dem Aufstehen, aber auch im Ruhezustand auftreten können.
Ausserdem nimmt die Beweglichkeit der Hüfte ab, bis sie schliesslich fast steif ist. Alltägliche Verrichtungen wie Socken anziehen oder Schnürsenkel binden kann man dann häufig nicht mehr selbständig ausführen. Aufrecht gehen wird immer beschwerlicher.
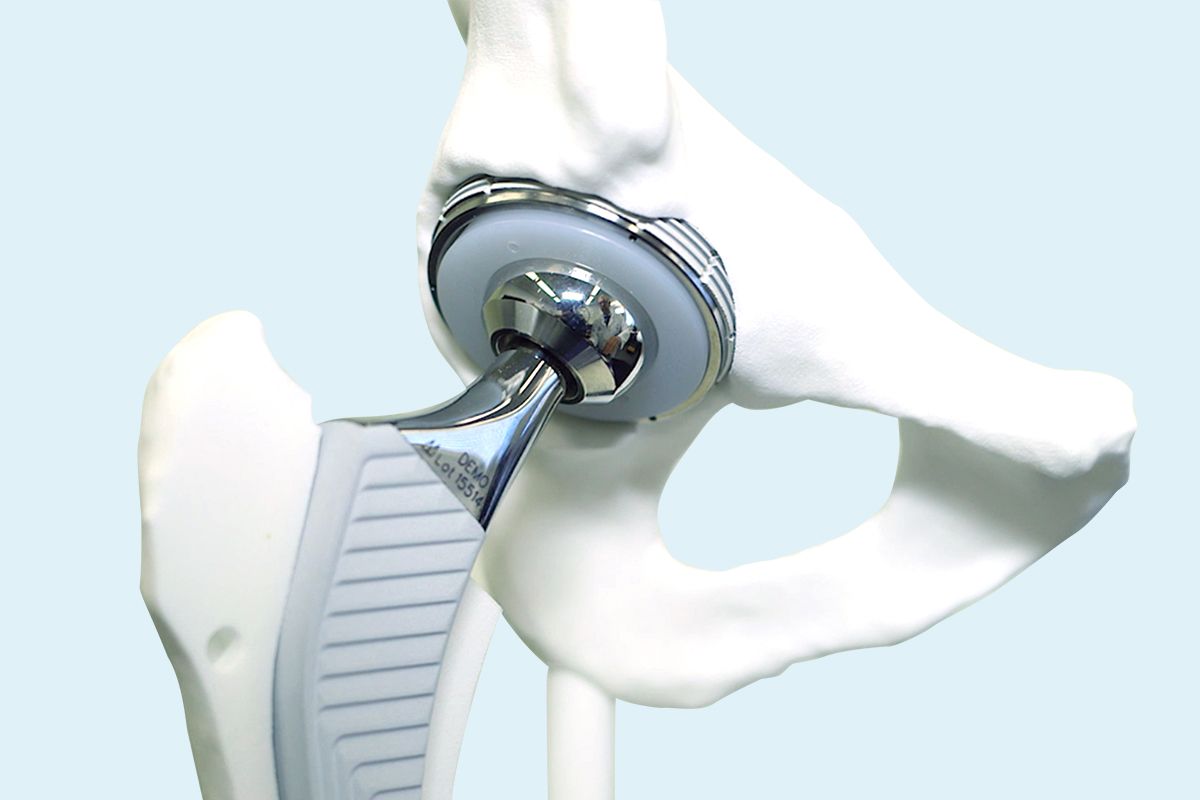
Andere Gründe für einen Hüftgelenksersatz können beispielsweise Entwicklungsstörungen im Kindesalter, Störungen der Durchblutung am Oberschenkelkopf sowie ein Schenkelhalsbruch oder ein Bruch des Beckenknochens sein.
Ein künstliches Hüftgelenk schafft hier Abhilfe, so dass sich die Lebensqualität wieder deutlich erhöht. Das Ziel der Operation ist es, dass die Patientin oder der Patient keine Hüftschmerzen mehr hat und die normale Beweglichkeit wiedererlangt.
Wann wird operiert?
Sie leiden an einer Erkrankung des Hüftgelenks, die so weit fortgeschritten ist, dass eine weitere Behandlung ohne Operation nicht mehr sinnvoll ist. Dies kann der Fall sein, wenn die Schmerzen zu stark sind oder die Beweglichkeit zu sehr eingeschränkt wird. Deswegen wurde Ihnen angeboten bzw. empfohlen, ein künstliches Hüftgelenk einsetzen zu lassen. In den meisten Fällen ist eine Arthrose des Hüftgelenks der Grund für eine solche Operation.
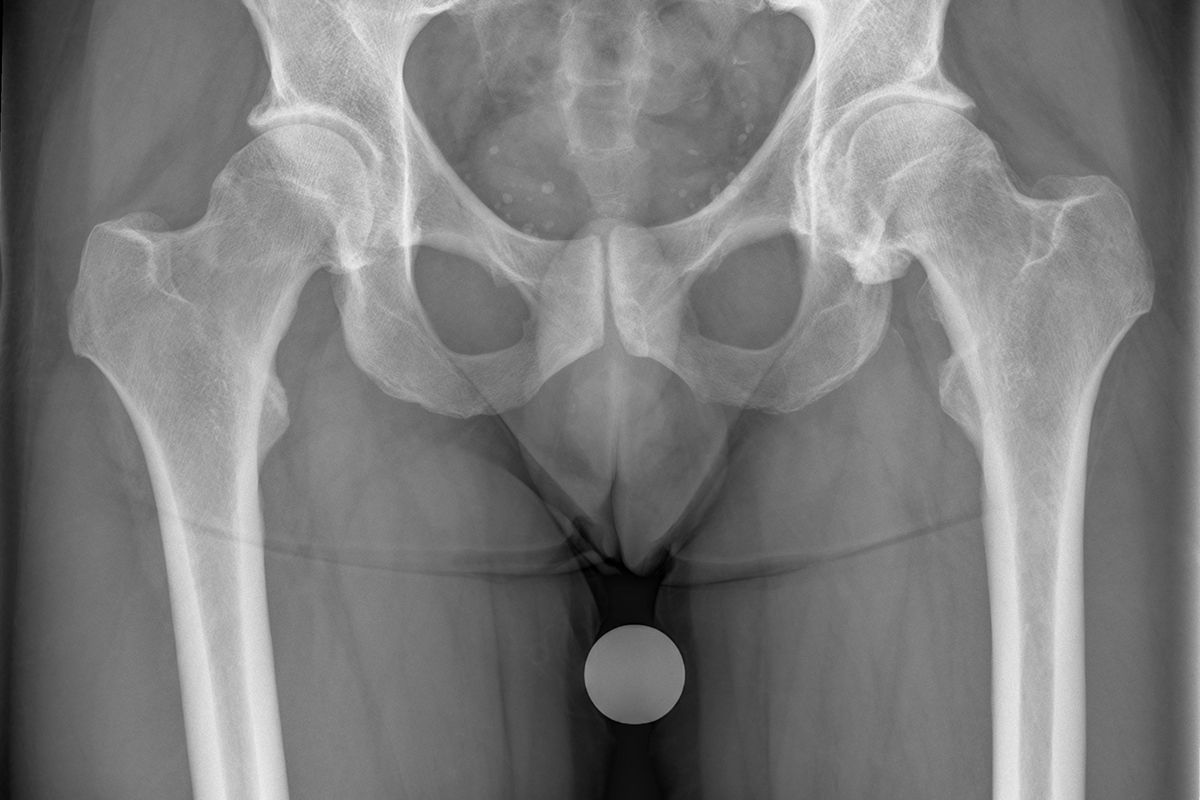
Auf der rechten Seite des Bildes ist eine deutliche Hüftgelenkarthrose mit Verkleinerung des Gelenkspaltes und Bildung von Knochenausläufern zu erkennen, die dazu führen, dass das Gelenk seine runde Form verliert.
Operationsvorbereitung
Der Zahnstatus sollte in Ordnung sein. Im Zweifelsfall bitten wir um Kontrolle beim Zahnarzt.
Reduzieren Sie den Tabakkonsum oder verzichten Sie nach Möglichkeit bereits vor der Operation aufs Rauchen. Dadurch können Sie das Risiko für Komplikationen infolge der Operation enorm reduzieren.
Wenn Sie blutverdünnende Medikamente wie Marcoumar, Sintrom, Xarelto, Eliquis oder Pradaxa einnehmen, müssen diese vor der Operation abgesetzt werden. Dies sollte kontrolliert und in Rücksprache mit Ihrer Hausärztin oder Ihrem Hausarzt geschehen. Medikamente wie Plavix oder Clopidogrel müssen ebenfalls abgesetzt werden, und dies zehn Tage vor dem Operationstermin. Aspirin kann jedoch weiter eingenommen werden.
Die Handhabung von immunsupprimierenden Medikamenten wie z. B. Prednison oder Methotrexat und Antikörperbehandlungen bedürfen besonderer Aufmerksamkeit. Manche Medikamente müssen zwingend vorübergehend abgesetzt werden, da sie die Wundheilung beeinträchtigen. Bei gewissen Medikamenten kann das für mehrere Wochen nötig sein.
Pflegen und trocknen Sie die Haut an der Hüfte sorgfältig, insbesondere unter einer Bauchfalte. Sollte die Haut dort entzündet sein, muss die Operation unter Umständen aufgeschoben werden.
Wie wird operiert?
Bei der Operation wird das abgenutzte Hüftgelenk durch eine Prothese ersetzt, die aus mehreren Teilen besteht: einem Schaft, der in den Oberschenkelknochen eingesetzt wird, einem Kugelkopf, der auf den Schaft aufgesetzt wird, und einer künstlichen Pfanne. Diese besteht meistens aus zwei Teilen: einer Schale, die im Knochen verankert wird, und einem Kunststoffeinsatz, der mit dem Kugelkopf das eigentliche Gelenk darstellt und die Beweglichkeit erlaubt.
Bevor die Operation stattfindet, nimmt die Operateurin oder der Operateur eine genaue Planung aufgrund eines Röntgenbildes vom Becken vor. Dabei werden nicht nur die geeigneten Implantate und die richtigen Grössen bestimmt, auch die bestmögliche Rekonstruktion des Gelenks wird geplant. Dies trägt wesentlich zur Sicherheit der Operation bei und ist entscheidend, um ein gutes Resultat erreichen zu können.
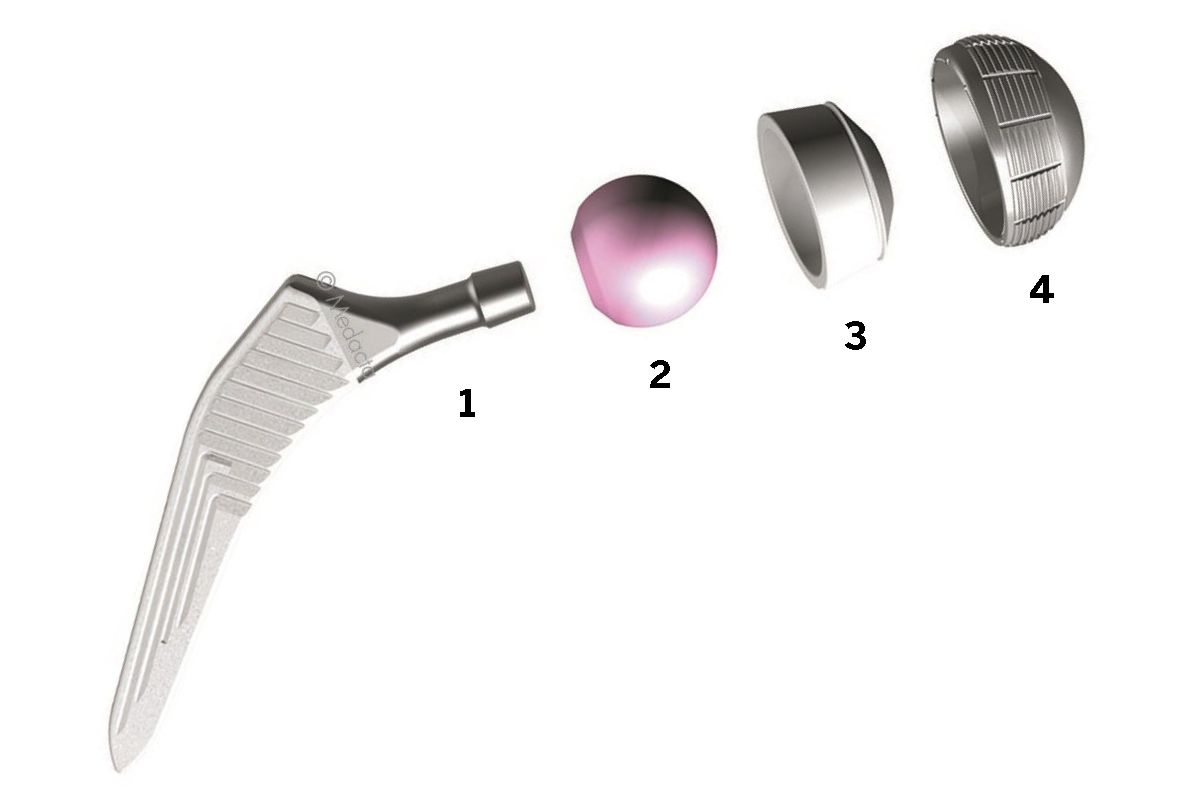
Eine Hüft-Totalendoprothese besteht aus vier Teilen: Schaft (1), Kopf (2), Kunststoff- Pfanneneinsatz (3), Pfanne (4).
Bei der Operation erfolgt bei uns der Zugang zum Gelenk standardmässig von vorne. Der Hautschnitt liegt dabei leicht seitlich auf der Vorderseite der Hüfte. Sind eine Veränderung der Knochenform, Implantate oder andere Gegebenheiten zu berücksichtigen, muss manchmal ein anderer Zugang gewählt werden.
Egal welcher Zugang nötig ist, als Grundregel gilt immer: Muskelschäden müssen vermieden und die Nerven, welche die Muskeln versorgen, geschont werden. Dies ist entscheidend, um Komplikationen zu vermeiden und die spätere Rehabilitation und die Wiedereingliederung ins Alltagsleben zu begünstigen.
Ob die Implantate, insbesondere der Prothesenschaft, mit sogenanntem Knochenzement fixiert werden oder ob eine unzementierte Prothese gewählt wird, die in den Knochen einwachsen muss, hängt vom Alter der Patientin oder des Patienten, der Aktivität und dem Sturzrisiko sowie von der Form und der Qualität der Knochen ab. All dies hat einen Einfluss auf die Nachbehandlung.
Sollte der Schaft nicht mit Zement verankert werden, ist für die ersten sechs Wochen nach der Operation im Allgemeinen nur eine Teilbelastung empfohlen. Entsprechend den Gegebenheiten und Möglichkeiten wird eine Prothese gewählt, die die besten Langzeitresultate verspricht. Das KSW verfügt über ein komplettes Sortiment an Prothesen. Eine Anpassungen der Planung ist daher auch noch während der Operation möglich, sollte dies nötig oder empfehlenswert sein.
Ablauf am Operationstag
Die Operation dauert etwa 90 Minuten. Das Anästhesieteam bereitet Sie darauf vor. Nach dem Eingriff werden Sie kurzzeitig im Aufwachsaal überwacht. Sobald Sie wieder ansprechbar sind und medizinisch gesichert wurde, dass es Ihnen gutgeht, werden Sie zurück in Ihr Zimmer auf der Bettenstation gebracht.
Nachbehandlung
Nach der Operation dürfen Sie den Rest des Tages im Bett verbringen und sich ausruhen. Wenn die Wirkung der Schmerzmittel abklingt, die Sie während des Eingriffs erhalten haben, können Schmerzen auftreten. Zögern Sie in diesem Fall nicht, die Pflege nach schmerzlindernden Medikamenten zu fragen.
Nur selten kommt es durch die Operation zu einer grösseren Blutung, die einen Mangel an roten Blutkörperchen zur Folge hat. In diesem Fall kann die Gabe von Fremdblut sinnvoll sein.
Die Operationswunde wird nach dem Eingriff mit einem durchsichtigen Pflaster abgedeckt. Es ist wasserdicht und Sie können damit duschen. Sofern es nicht undicht wird, kann es für zwei bis drei Wochen belassen werden. Anschliessend sollte die Wunde ärztlich kontrolliert werden. Die überstehenden Fadenenden müssen abgeschnitten werden. Der Faden in der Wunde löst sich von selbst auf.
Schon am ersten Tag nach der Operation helfen Ihnen die Pflege und eine Physiotherapeutin oder ein Physiotherapeut beim Aufstehen. Unter Aufsicht können Sie dann mit zwei Gehstöcken oder am Rollator die ersten Schritte machen. Dabei wird Ihnen gezeigt, wie stark Sie das Bein mit der operierten Hüfte belasten dürfen. Bitte bringen Sie daher rutschfeste Schuhe, in denen Sie guten Halt haben, ins Spital mit.
Während des Spitalaufenthalts üben Sie unter Anleitung einer Physiotherapeutin oder eines Physiotherapeuten auch das Treppensteigen. Anschliessend wird in den ersten sechs Wochen nach dem Spitalaustritt auf Physiotherapie verzichtet, denn zu intensives Training könnte das Einwachsen der Prothese in den Knochen beeinträchtigen oder das Auskugeln der Prothese verursachen.
Mit der Operation ist ein stationärer Aufenthalt von vier bis fünf Tagen verbunden. Danach können Sie entweder nach Hause zurückkehren oder einen Rehabilitations- oder Kuraufenthalt antreten.
Sofern Sie zu diesem Zeitpunkt nicht in einer Reha-Klinik weilen, erfolgt nach drei Wochen eine Kontrolle im Institut für Therapien und Rehabilitation am KSW. Dabei werden Ihre Gangsicherheit, die Beweglichkeit des Hüftgelenks und allfällige Schwellungen im Operationsgebiet kontrolliert.
Auch wenn Sie das Bein voll belasten dürfen, sollten Sie in den ersten sechs Wochen nach dem Eingriff aus Sicherheitsgründen ausschliesslich an zwei Gehstöcken gehen.
In der siebten Woche nach der Operation beginnt dann die ambulante Physiotherapie. Die Verordnung dafür wird Ihnen beim Spitalaustritt mitgegeben.
Sofern Sie nicht schon aus einem anderen Grund Blutverdünner nehmen müssen, sollten Sie nach der Operation während sechs Wochen Xarelto-Tabletten einnehmen. Dies, um die Bildung von gefährlichen Blutgerinnseln (Thrombose oder Lungenembolie) zu vermeiden. Dazu wird im Allgemeinen auch die Verschreibung eines Entzündungshemmers wie Voltaren, Naproxen oder Brufen bis 14 Tage nach der Operation empfohlen, um Verknöcherungen in der Muskulatur im Operationsbereich zu vermeiden.
Die erste ärztliche Kontrolle nach dem Spitalaustritt findet etwa drei Monate nach der Operation statt. Dann werden erneut Röntgenbilder angefertigt, um die Lage der Implantate zu kontrollieren und den Stand der Rehabilitation zu überprüfen.
Der Termin für diese Kontrolluntersuchung wird Ihnen schon beim Spitalaustritt mitgeteilt. Sollten in der Zwischenzeit Unsicherheiten auftreten, wenden Sie sich bitte direkt ans Sekretariat der Klinik für Orthopädie und Traumatologie.
Risiken und Komplikationen
Ziel der Operation ist es, die Patientinnen und Patienten von Hüftbeschwerden zu befreien. Rund 90 bis 95 % der Patientinnen und Patienten sind nach einem solchen Eingriff und der anschliessenden Erholungszeit von keinen Schmerzen mehr eingeschränkt und mit der Beweglichkeit zufrieden. Das macht die Implantation einer Hüft-Totalendoprothese weltweit zu einer der erfolgreichsten Operationen. Jede Operation ist jedoch mit gewissen Risiken verbunden, und es können Komplikationen auftreten.
Bei der Operation muss die Operateurin oder der Operateur durch die Haut bis zum Hüftgelenk gelangen. Dabei können grundsätzlich alle zwischen Haut und Gelenk liegenden Strukturen verletzt werden. Aussen betrifft dies die Haut, die auf einer Länge von ca. 10 cm durchschnitten werden muss. Der Schnitt hinterlässt eine Wunde, die später vernarbt. Wenn Sie über die Narbe streichen, stellen Sie wahrscheinlich fest, dass sich die Sensibilität in diesem Bereich verändert hat.
Möglich ist auch, dass der Nerv, der für das Gefühl an der Aussenseite des Oberschenkels zuständig ist und bei der Operation zur Seite geschoben werden muss, gedehnt oder verletzt wird. Die Berührungsempfindlichkeit an der Seite der Hüfte oder des Oberschenkels ist bei rund einem Drittel der Patientinnen und Patienten nach einer Operation mit einem Zugang von vorne vermindert. Dies gibt sich üblicherweise jedoch innert Wochen bis Monaten. Manchmal bleibt die Sensitivität an der Aussenseite des Oberschenkels allerdings dauerhaft vermindert.
Nur ganz selten wird bei der Operation einer der Hauptnerven des Beins verletzt. Vorn liegt der sogenannte Nervus femoralis, hinten der Ischiasnerv und innen der Nervus obturatorius. Eine solche Verletzung kann zu einer Teillähmung des Beins führen. Laut Literatur kommt dies bei weniger als 1 % der Operationen vor, und in 80 % dieser Fälle erholt sich der Nerv vollständig.
Bei jeder Operation kommt es zu einem Bluterguss. Dieser ist meistens als blauer Fleck sichtbar. Dehnt sich der Bluterguss in die Oberschenkelmuskulatur aus, macht sich dies in einer Schwellung bemerkbar. Kommt es zu einer Blutung ins neue Gelenk, können Schmerzen auftreten. Wenn Sie an den Stöcken zunehmend mobil sind und wieder öfter stehen oder gehen, unterliegt der Bluterguss der Schwerkraft und kann in den Unterschenkel absinken, wodurch sich dieser gespannt anfühlt. In seltenen Fällen bildet sich sogar ein blauer Fleck im Bereich der Knöchel. Das muss Sie nicht beunruhigen, denn dieser – in aller Regel schmerzlose – Bluterguss wird vom Körper selbst abgebaut.
Die Haut ist immer von einer grossen Anzahl Mikroorganismen besiedelt. Gelenksprothesen sind jedoch sehr anfällig für Infektionen, weil sie nicht durchblutet sind und die Implantate Schwachstellen für die körpereigene Abwehr darstellen. Sollten trotz aller Vorsichtsmassnahmen wie der chirurgischen Hautdesinfektion, der Gabe von Antibiotika während der Operation und sorgfältiger Wundpflege Bakterien tief in die Wunde gelangen, kann dies zu einer Infektion führen. Ein absoluter Schutz vor Infektionen ist allerdings nicht möglich; ein Restrisiko von knapp 1 % bleibt bestehen.
Bei Verdacht auf eine Infektion sollten Sie unbedingt mit uns Kontakt aufnehmen. Antibiotika sollten niemals ohne vorgängigen Nachweis einer Infektion durch eine Gelenkpunktion eingenommen werden. Wird die Infektion früh erkannt, kann sie in der Mehrzahl der Fälle unter Erhalt der Prothese erfolgreich behandelt werden. Ansonsten muss die Prothese vollständig ausgebaut werden. Nach längerer Antibiotikatherapie kann sie dann in einem zweiten Eingriff erneut eingesetzt werden.
Zu einer Infektion von Gelenksprothesen kann es auch später im Leben kommen, wenn aus irgendeinem Grund Bakterien in die Blutbahn gelangen. Dies kann der Fall sein bei Krankheiten wie Lungen- oder Harnwegsentzündungen oder die Folge von weiteren Eingriffen, insbesondere am Magen-Darm-Trakt oder an den Harnwegen. Für die üblichen zahnärztlichen Behandlungen und die Dentalhygiene bedarf es jedoch keiner prophylaktischen Einnahme von Antibiotika.
Beim Einsetzen der Prothese, vor allem beim Einbringen der Pfanne und des Schaftes, ist ein gewisser Kraftaufwand erforderlich. Dabei kann es passieren, dass ein Knochen reisst oder bricht. Sollte dies das Becken oder den Oberschenkelknochen betreffen und den Halt der Pfanne oder des Prothesenschaftes beeinträchtigen, müssten zusätzlich stabilisierende Massnahmen ergriffen werden. Sehr selten können auch andere Knochen am Bein oder an der Wirbelsäule betroffen sein. Falls bei Ihnen eine solche Komplikation auftritt, werden Sie nach der Operation sofort darüber informiert und dürfen die operierte Seite dann bis zur Knochenheilung nur begrenzt belasten.
Unter physiotherapeutischer Anleitung lernen Sie nach der Operation nicht nur das richtige Gehen an zwei Stöcken, sondern werden auch auf einige wenige Bewegungen aufmerksam gemacht, auf die Sie während sechs bis acht Wochen nach der Operation verzichten sollten, damit die Prothese nicht auskugelt. In diesem Zeitraum bildet sich festes Narbengewebe um das neue Hüftgelenk, so dass die Hüfte anschliessend stabil ist. Danach können Sie sich wie vor der Operation frei bewegen. Wenn das Hüftgelenk nach drei Monaten oder später auskugelt, liegt die Ursache meist in einem technischen Problem, das in einer zweiten Operation behoben werden muss. Dieser Fall tritt aber nur selten ein.
Für die Operation werden Sie auf einem speziellen Operationstisch gelagert. Dabei kann es zu Lagerungsschäden kommen, denn wegen der Teil- oder Vollnarkose spüren Sie nichts. In der Regel bestehen solche Schäden nur aus kleinen Druckstellen auf der Haut, in ganz seltenen Fällen sind aber auch Nerven betroffen.
Die Operation wird anhand eines Röntgenbilds millimetergenau geplant. Dabei wird auch versucht, einen allfälligen Unterschied in der Länge der Beine auszugleichen, so dass die Beine nach der Operation gleich lang sind.
Es kann aber trotzdem zu einem Längenunterschied von einigen Millimetern kommen. Dies liegt im Rahmen der Messtoleranz. Verspannungen der Gesässmuskulatur können einen Längenunterschied auch vortäuschen. Erst ab einer Differenz von 10 mm oder mehr sollte ein Unterschied in der Beinlänge durch Einlagen in den Schuhen ausgeglichen werden.
Prothesen sind Fremdkörper, die sich nicht reparieren können. Die Funktionstüchtigkeit einer Prothese ist deswegen zeitlich begrenzt. Je nach Aktivität, Gewicht und Alter des Patienten wird eine Prothese mehr oder weniger stark belastet. Je mehr Zeit verstreicht, umso höher wird die Wahrscheinlichkeit, dass eine Reoperation nötig wird. Allerdings können auch Probleme wie Infektionen oder Brüche eine Reoperation erforderlich machen, auch wenn die Prothese ansonsten noch gut funktionierte.
Weil gewisse Probleme besser frühzeitig erkannt und behoben werden, wie zum Beispiel ein Abrieb des Kunststoffeinsatzes der Pfanne, bevor entsprechende Beschwerden auftreten, ist eine Verlaufskontrolle alle 5 Jahre empfohlen. Damit sollen Lockerungen und grösseren Wechseloperationen vorgebeugt werden. Für diese Kontrollen werden Sie von uns aufgeboten.
Trotz aller Risiken liegt die Wahrscheinlichkeit, dass eine Hüftgelenksprothese mindestens 10 Jahre lang einwandfrei funktioniert, bei 90 bis 95 %. In einem Zeitraum von 20 Jahren haben 80 bis 85 % der Patientinnen und Patienten keine Probleme und benötigen keine Reoperation. Nach 30 Jahren sind es immer noch 70 %. Das heisst, rund zwei Drittel der Hüftprothesen funktionieren nach über 30 Jahren noch einwandfrei.
Unser Ziel ist es, Sie ein Mal bestmöglich zu operieren und damit die einwandfreie Funktion des Hüftgelenks langfristig sicherzustellen. Die «minimalinvasivste» Hüftgelenksprothese ist die, die nie reoperiert werden muss!
